Poli foli jajčnik
Današnjo oddajo Frequenza della scienza posvečamo sindromu policističnih jajčnikov, najpogostejši hormonski motnji pri ženskah v reprodukcijski dobi. Tekom oddaje bomo spoznale, da kljub njegovi pogostosti sindrom spremlja še veliko neznank, žal pa tudi veliko zmot. Prvi del oddaje bo posvečen definiciji in diagnosticiranju sindroma. Nato bomo predstavile trenutna dognanja o vzroku nastanka sindroma, dednosti in povezavi z drugimi zdravstvenimi težavami. V zadnjem delu oddaje pa se bomo dotaknile zdravljenja oziroma lajšanja simptomov sindroma in povezanih težav – pregledale bomo, katere terapije so trenutno že uveljavljene, pa tudi, kaj je šele v fazi raziskav.
Sindrom policističnih jajčnikov je bil prvič opisan že leta 1935 – zdravnika Stein in Leventhal sta ga opisala kot kombinacijo hirzutizma oziroma moškega vzorca poraščenosti, odsotnosti menstruacije, ovulacije in plodnosti, debelosti in povečanih jajčnikov s cistami. Svetovna zdravstvena organizacija je sindrom uradno priznala šele leta 1990, še danes pa je pri strokovnjakinjah in strokovnjakih z različnih področjih medicine mogoče zaznati veliko vrzeli v znanju glede diagnosticiranja in zdravljenja sindroma. Mnoge ginekologinje in ginekologi niti niso seznanjeni z najnovejšimi smernicami za postavitev diagnoze. Ženske s sindromom policističnih jajčnikov so velikokrat nezadovoljne z obravnavo, priporočili in terapijami, ki jih prejmejo od zdravstvenega osebja.
Kljub temu da je sindrom danes uradno priznan, pa za zdravljenje ni predpisanih zdravil. Za lajšanje simptomov se sicer uporabljajo različni terapevtiki od kontracepcijskih tablet in antiandrogenih zdravil pa do senzibilizatorjev inzulina in drugih, vendar so vsa zdravila v nenamenski oziroma »off-label« uporabi. Čeprav se torej lahko uporabljajo tudi za zdravljenje sindroma policističnih jajčnikov, primarno temu niso namenjena, saj so registrirana za zdravljenje drugih bolezni.
Z besedo sindrom opisujemo skupine simptomov, ki jim sicer pripisujemo skupni izvor, a je ta izvor slabo definiran oziroma še ni jasno poznan. Ko za skupino simptomov odkrijejo jasen izvor, govorimo o bolezni, kar pa za sindrom policističnih jajčnikov ne moremo trditi.
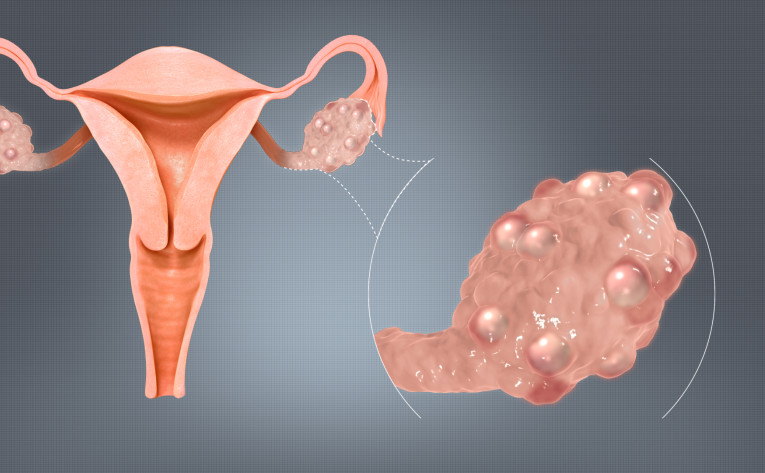
Gre namreč za skupek simptomov, katerih izvor ni jasno znan oziroma je razlogov za razvoj sindroma morda več. Pojavnost sindroma se glede na diagnostične kriterije razlikuje. Ocenjuje se, da je prisoten pri petih do dvajsetih odstotkih žensk. Ima ga torej vsaka dvajseta ali vsaka peta ženska – ocena je tako precej široka. Kot boste izvedeli v nadaljevanju, postavitev diagnoze ni enoznačna. Nejasno in medicinsko netočno je tudi samo ime sindroma. Lise, ki na sliki ultrazvoka izgledajo kot ciste, so v resnici nezreli folikli oziroma jajčne celice. Natančneje nam dogajanje v jajčnikih razloži profesorica Terhi Piltonen s finske Univerze v Oulu:
Simptomi, značilni za sindrom, so poleg morfološke slike številnih nezrelih foliklov na jajčnikih tudi neredne menstruacije in posledično težave z zanositvijo, prekomerna poraščenost, prekomerna telesna teža, akne, presežek moških hormonov oziroma hiperandrogenizem. S sindromom je pogosto povezana tudi inzulinska rezistenca in razvoj diabetesa tipa 2. Po najnovejših smernicah morata za diagnozo zadostovati vsaj dva od treh kriterijev. Kako zdravnice in zdravniki postavijo diagnozo in kakšni različni fenotipi so za sindrom značilni, smo vprašali endokrinologinjo Mojco Jensterle Sever z Univerzitetnega kliničnega centra Ljubljana:
Diagnostično sindrom policističnih jajčnikov torej delimo v štiri fenotipe, in sicer glede na izražanje in kombinacijo treh osnovnih simptomov. Različne fenotipe so priznavali postopoma. Najprej sta bila prepoznana fenotip A, poznan tudi kot popolni fenotip, in fenotip B z značilnimi motnjami menstrualnega cikla ter povečano količino moških hormonov. Po letu 2003 pa so dodali še fenotip C brez motenj menstrualnega cikla in fenotip D brez hiperandrogenizma.
Sindrom policističnih jajčnikov je izredno heterogena motnja. Diagnozo navadno postavi ginekolog ali ginekologinja, praviloma pa bi morali ob sumu na sindrom preveriti tudi koncentracije hormonov v krvi. Spremenjeno hormonsko ravnovesje je pogosto vidno tudi s kliničnimi znaki, dokončno pa ga lahko potrdimo le z laboratorijsko analizo. Pri postavitvi diagnoze je pomembno tudi, da izključimo druge hormonske motnje s podobnimi simptomi. Druge motnje so sicer redkejše, a imajo lahko resnejše posledice. Kakšna je hormonska slika osebe s sindromom policističnih jajčnikov, nam pove doktorica Mojca Jensterle Sever:
Po glasbenem premoru bomo spoznale, kje in zakaj vsi ti androgeni nastajajo. Ostanite z nami na frekvenci 89,3 MHz.
Na frekvenci 89,3 MHz še vedno poslušate oddajo Frequenza della scienza, v kateri danes govorimo o sindromu policističnih jajčnikov. Spoznale smo že, da je to zelo pogosta pa tudi heterogena hormonska motnja pri ženskah. Za postavitev diagnoze mora ženska izpolnjevati vsaj dva od sledečih treh kriterijev: motnje menstrualnega ciklusa, znaki presežka moških spolnih hormonov, morfološki videz policističnih jajčnikov. Preden se posvetimo terapijam v zadnjem delu oddaje, pa spoznajmo še, kaj je trenutno znanega o vzrokih nastanka in dednosti tega sindroma ter povezanimi zdravstvenimi težavami.
Dolga leta se je sindrom policističnih jajčnikov dojemal le kot težava s plodnostjo bolj poraščenih žensk z nerednimi menstruacijami. Tudi terapije so bile omejene le na pomoč pri zanositvi, ostale zdravstvene težave pa so bile zanemarjene. Šele konec 80-ih oziroma v začetku devetdesetih let prejšnjega stoletja so ameriške znanstvenice in znanstveniki pri številnih ženskah s tem sindromom opazili inzulinsko rezistenco. Nemalo pozneje se je tudi izkazalo, da imajo ženske s sindromom policističnih jajčnikov približno dva- do trikrat večjo verjetnost za razvoj diabetesa. To je nakazovalo, da gre v bistvu za presnovno motnjo.
Točen vzrok nastanka sindroma ni poznan, vemo pa, da je pri nastanku in razvoju bolezni vključenih več faktorjev - od genetskih do okoljskih. Možno je tudi, da obstaja več primarnih vzrokov, ki vodijo v razvoj enake patologije. Prihodnje raziskave bodo tudi morale razjasniti, ali so vzroki za pojav sindroma različni ali enaki za različne fenotipe. Spomnimo, da ženske s sindromom policističnih jajčnikov razvrščamo v štiri fenotipe glede na to, katerega od treh kriterijev za postavitev diagnoze izpolnjujejo.
Na podlagi trenutno dostopnega znanja lahko sklepamo, da so motnje v sintezi steroidnih hormonov oziroma presežek androgenov primarna motnja, ki vodi do razvoja sindroma. Kje v telesu moški spolni hormoni nastajajo, nam razloži endokrinologinja Mojca Jensterle Sever z Univerzitetnega kliničnega centra Ljubljana:
Hiperandrogenizem – presežek moških spolnih hormonov – in posledičen razvoj sindroma policističnih jajčnikov sta posledici neuravnotežene signalizacije na osi hipotalamus-hipofiza-jajčniki. Hipotalamus je majhen predel možganov, ki opravlja številne naloge, med drugim povezuje živčni in endokrini sistem preko žleze hipofize. Hipofiza, imenovana tudi možganski privesek, pod nadzorom hipotalamusa namreč izloča hormone, s katerimi uravnava delovanje mnogih drugih, njej podrejenih žlez v telesu, denimo ščitnice, skorje nadledvične žleze in spolnih žlez.
Nekaj tisoč živčnih celic v hipotalamusu sintetizira in sprošča gonadotropin sproščujoči hormon, glavni regulator reproduktivnega cikla. Gonadotropin sproščujoči hormon uravnava sproščanje dveh drugih hormonov iz hipofize, in sicer folikle stimulirajoči hormon, poznan pod kratico FSH, ter luteinizirajoči hormon oziroma LH. Kot nakazuje njegove ime, folikle stimulirajoči hormon uravnava dozorevanje foliklov v jajčnikih, to je tkivnih strukturah, v katerih se nahajajo jajčeca. Luteinizirajoči hormon pa spodbuja celice v jajčniku, ki proizvajajo androgene. Ženske s sindromom policističnih jajčnikov imajo spremenjen vzorec sinteze in izločanja gonadotropin sproščujočega hormona iz živčnih celic hipotalamusa. To vodi v nastajanje folikle stimulirajočega hormona v običajnih koncentracijah, in na drugi strani povečano nastajanje luteinizirajočega hormona. Jajčniki posledično sintetizirajo več androgenov.
Ženske s sindromom policističnih jajčnikov imajo povišane koncentracije še enega hormona, in sicer anti-Müllerjevega hormona, poznanega pod kratico AMH, ki nastaja v jajčnikih. Pri ženskah s sindromom policističnih jajčnikov visoka koncentracija anti-Müllerjevega hormona nasprotuje delovanju folikle stimulirajočega hormona pri dozorevanju jajčnih foliklov.
Spomnimo, da zavajajočemu imenu navkljub v policističnih jajčnikih ni cist, pač pa množica nezrelih jajčnih foliklov. Ženske s sindromom policističnih jajčnikov imajo namreč iz še neznanega razloga več nezrelih foliklov v jajčnikih. Visoka koncentracija anti-Müllerjevega hormona preprečuje dozorevanje teh jajčnih foliklov, z drugimi besedami preprečuje ovulacijo. Vendar kot omenjeno tako anti-Müllerjev hormon kot androgeni nastajajo v jajčnikih, z leti pa se jajčnik postara in sintetizira vse manj hormonov, zato se čez čas pri ženskah s sindromom policističnih jajčnikov hormonsko stanje normalizira. Več o tem pove profesorica Terhi Piltonen s finske Univerze v Oulu:
Gre torej iskati primarni vzrok za nastanek sindroma v okvarjenem delovanju jajčnikov ali možganov? Doktorica Piltonen predstavi ugotovitve študij z gensko spremenjenimi mišmi, ki so jim v različnih tkivih odstranili androgene receptorje, torej senzorske proteine, ki zaznavajo prisotnost moških spolnih hormonov.
Že več desetletij je znano, da se sindrom policističnih jajčnikov pojavlja družinsko, kar nakazuje na genetsko komponento bolezni. Jasno je tudi, da ni s pojavom sindroma povezan le en gen, ampak več genov. Kljub temu so znanstvenice in znanstveniki doslej uspeli identificirati le okoli dvajset genov, povezanih s povečanim tveganjem za razvoj sindroma policističnih jajčnikov, z identificiranimi geni pa lahko pojasnijo manj kot 10 odstotkov dednosti sindroma. To nakazuje, da obstajajo še drugi mehanizmi za prenos sindroma iz generacije v generacijo, tudi okoljski in epigenetski.
Sindrom policističnih jajčnikov poveča tveganje za razvoj drugih metabolnih težav in bolezni, kot so denimo inzulinska rezistenca, diabetes tipa 2, debelost, neobičajna količina lipidov v krvi in visok krvni tlak. Kako je z inzulinsko rezistenco, nam pojasni doktorica Terhi Piltonen:
Pomembna značilnost inzulinske rezistence pri tem sindromu je njena specifičnost za določena tkiva, kar pomeni, da so nekatera tkiva, denimo mišice, rezistentna na inzulin, druga, predvsem žleze, pa ne. Kako je ta selektivnost povezana s povečano proizvodnjo moških spolnih hormonov, nam pojasni profesorica doktorica Mojca Jensterle Sever:
Inzulin neposredno spodbuja tvorbo androgenov tudi v jajčnikih pri ženskah, ki nimajo sindroma policističnih jajčnikov. Vendar je pri sindromu težava, da pride kot odgovor na inzulinsko rezistenco do kompenzatorne hiperinzulinemije, povečane proizvodnje inzulina. Višje koncentracije inzulina pa še dodatno ojačajo nastajanje androgenov v jajčnikih.
Inzulinska rezistenca se pojavlja pri ženskah s sindromom policističnih jajčnikov, ki imajo prekomeren, optimalen ali celo prenizek indeks telesne mase. Vodi lahko do povečanja telesne mase, v drugih primerih pa pride nasprotno šele zaradi debelosti do povečanja presnovnih zapletov.
Ker nimajo vse ženske s prekomerno telesno maso in inzulinsko rezistenco sindroma policističnih jajčnikov, lahko predpostavljamo, da kombinacija teh dveh faktorjev še ni dovolj za nastanek sindroma. Nasprotno pa je hiperandrogenizem ob odsotnosti ostalih faktorjev včasih dovoljšen za pojav sindroma, kar nakazuje na ključno vlogo povečane sinteza moških spolnih hormonov pri tem sindromu.
Kot že rečeno, je sindrom policističnih jajčnikov zelo heterogena motnja. Na eni strani imamo ženske, ki jim zgolj hiperandrogenizem povzroči pojav sindroma. Na drug strani pa so ženske, pri katerih se sindrom pojavi šele, kadar kombinacija debelosti, inzulinske rezistence in hiperinzulinemije sproži motnjo v sintezi steroidov, kamor sodijo tudi androgeni. Med obema skrajnostima pa imamo še cel spekter različnih stanj.
Sindrom pa je heterogen tudi z vidika simptomov. Nekatere ženske trpijo za celo vrsto zdravstvenih težav, povezanih s simptomom, druge pa jih skorajda nimajo, razen morda estetske zaradi povečane poraščenosti. Poleg inzulinske rezistence, diabetesa in debelosti ženske s sindromom policističnih jajčnikov namreč pogosto spremljajo še druge zdravstvene težave, kot so denimo visok krvni tlak, ki ga v medicinski terminologiji imenujemo hipertenzija, neobičajna količina lipidov v krvi oziroma dislipidemija, zapleti tekom nosečnosti in psihološke stiske.
Pred zadnjim delom oddaje, v katerem bomo spoznavale možnosti zdravljenja oziroma lajšanja simptomov, prisluhnimo še tolažilnim besadam doktorice Piltonen za ženske s sindromom policističnih jajčnikov, saj tudi v njihovem primeru le ni vse tako črno, kot se morda zdi na prvi pogled.
Poslušate oddajo Frequenza della scienza o sindromu policističnih jajčnikov. Poglobili smo se že v kompleksne hormonske cocktaile oseb s to motnjo, zdaj pa se bomo posvetili možnim oblikam zdravljenja.
Zdravljenje sindroma policističnih jajčnikov je simptomatsko, kar pomeni, da se zanj odločajo glede na simptom, ki je za žensko v določenem življenjskem obdobju najbolj problematičen. Nobeno zdravilo ni namenjeno specifično zdravljenju sindroma policističnih jajčnikov. V večini primerov se, tako kot za skoraj vse ženske bolezni, za lajšanje simptomov uporabljajo kontracepcijske tablete. Te v telesu zmanjšajo nastajanje androgenih hormonov in posledično blažijo hirzutizem oziroma moški vzorec poraščenosti, plešavost, težave z aknasto kožo in menstrualnim ciklom. Na voljo so tudi druga zdravila, ki posredno vplivajo bodisi na sintezno pot in razpoložljivost androgenov bodisi na delovanje njihovih receptorjev.
V terapiji obravnavajo tri tipe, in sicer reproduktivni, hiperandrogeni in presnovni klinični tip. Več o kliničnih tipih in zdravljenju nam pove endokrinologinja, profesorica in doktorica Mojca Jensterle Sever:
Predvsem pri presnovnih težavah in sprožitvi ovulacije pomaga zdrav življenjski slog in izguba odvečnih kilogramov. Uporabljajo se tudi zdravila, ki zmanjšujejo inzulinsko rezistenco in so že dlje časa v uporabi za diabetike. Takšen je denimo metformin, ki velja za zdravilo diabetesa tipa 2 in je namenjen predvsem osebam s povišano telesno maso. Novo zdravilo razvija tudi raziskovalna skupina pod vodstvom profesorja doktorja Andreja Janeža, predstojnika oddelka za endokrinologijo na Univerzitetnem kliničnem centru v Ljubljani. Več o novih zdravilih nam pove doktorica Mojca Jensterle Sever:
GLP-1 agonisti so že uveljavljeni za zdravljenje debelosti in diabetesa tipa 2, ki pa sta pogosto povezana tudi z motnjami plodnosti. V raziskovalni skupini preiskujejo uporabo GLP-1 agonistov tudi za lajšanje ostalih simptomov sindroma policističnih jajčnikov.
S pogledom v prihodnost zaključujemo današnjo Frequenzo della scienzo. Tekom oddaje smo spoznale, da kljub temu, da je sindrom policističnih jajčnikov najpogostejša presnovna motnja pri ženskah v reproduktivni dobi, točen vzrok za njegov nastanek ostaja neznan. Verjetno se skriva nekje v delovanju centralnega živčevja, postopoma pa se razkriva tudi njegovo genetsko ozadje. Čeprav je sindrom pogost, je pogosto napačno diagnosticiran, zdravljenje pa je še v povojih. Postopoma se uveljavlja tudi na področju farmacije in razvoja zdravil.
Bolje ko sindrom poznamo, lažje ga bomo v prihodnosti zdravili. V začetku oddaje smo omenile, da ima žal še vedno zavajajoče ime, saj v jajčnikih sploh ni cist – policistični videz namreč daje kopica nezrelih foliklov, v katerih so jajčeca. Sindrom sam po sebi še ni bolezen, vendar poveča tveganje za razvoj drugih zdravstvenih težav. Najpomembnejše pa je, da se sindrom pravilno diagnosticira, kajti posamezne simptome in težave vendarle znamo obvladovati.
Sindrom policističnih jajčnikov sta raziskovali Angelika in Urša.
Brala sva Tatjana in Muri.
Tehniciral je Linč.
Lektorirala je Maruša.










Dodaj komentar
Komentiraj